湖南省郴州市第三人民医院 麻醉科 湖南郴州 423000
【摘要】 目的:探讨老年下肢骨折患者给予彩超联合神经刺激仪神经阻滞麻醉对麻醉效果、血流动力学指标及氧化应激指标的影响。方法:选取2019年12月至2021年12月在本院手术的老年下肢骨折患者84例作为研究对象,按照随机数字表法分成观察组(42例)和对照组(42例),对照组实施传统神经刺激仪神经阻滞麻醉,观察组实施彩超联合神经刺激仪神经阻滞麻醉,比较两组患者麻醉效果、血流动力学指标及氧化应激指标。结果:观察组感觉阻滞起效时间、苏醒时间、拔管时间较对照组明显更短(P<0.05),麻醉药物用量明显更少(P<0.05);观察组(MAP)、心率(HR)在麻醉诱导后(T1)、拔管时(T2)、拔管后5min(T3)、拔管后30min(T4)时与麻醉诱导前(T0)相比无明显差异(P>0.05),对照组平均动脉压MAP、HR在T2、T3时较T0时明显更高(P<0.05),观察组MAP、HR在T2、T3时较对照组明显更低(P<0.05);两组麻醉苏醒中儿茶氨酚(CA)、肾上腺素(E)水平明显提高(P<0.05),但观察组水平较对照组明显更低(P<0.05)。结论:老年下肢骨折患者给予彩超联合神经刺激仪神经阻滞麻醉的麻醉效果较好,且对血流动力学及氧化应激的影响较小。
【关键词】彩超;神经刺激仪神经阻滞麻醉;老年下肢骨折;麻醉效果;血流动力学;氧化应激
骨折是指骨的完整性或连续性被中断的情况,由于老龄化社会的加剧与交通事故的增多,老年下肢骨折发生率越来越高,而且也与老年患者骨质疏松存在密切关系[1]。目前,手术是治疗骨折的主要手段,而骨折手术需进行麻醉,由于患者年龄较大,机体耐受力较低,导致麻醉效果较差,且会出现氧化应激反应,影响患者术后恢复,因此,合理的麻醉方法至关重要。传统神经刺激仪神经阻滞麻醉主要在神经仪的定位下进行盲穿,穿刺准确性较低,极易导致穿刺失败[2]。彩超联合神经刺激仪神经阻滞麻醉主要是在超声引导下完成穿刺,能够对穿刺部位准确定位,并将穿刺区域进行显示,穿刺准确性及成功率较高[3]。基于此,本文对84例患者进行研究,旨在探讨对麻醉效果、血流动力学指标及氧化应激指标的影响,详情如下。
1 资料与方法
1.1 一般资料 选取本院2019年12月至2021年12月收治的84例老年下肢骨折患者作为研究对象,按照随机数字表法分为观察组(42例)与对照组(42例)。其中,观察组男性、女性分别为22例、20例,年龄65~85岁,平均年龄(68.79±3.27)岁,疾病类型:股骨骨折16例,胫腓骨骨折12例,跟骨骨8例,足跗骨骨6例,美国麻醉师协会(ASA)麻醉分级:Ⅰ级8例,Ⅱ级21例,Ⅲ级13例;对照组男性、女性分别为23例、19例,年龄65~84岁,平均年龄(68.78±3.25)岁,疾病类型:股骨骨折17例,胫腓骨骨折11例,跟骨骨折9例,足跗骨骨折5例,ASA分级:Ⅰ级9例,Ⅱ级19例,Ⅲ级14例。两组患者在性别、年龄、疾病类型、ASA分级等基线资料方面比较无明显差异(P>0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:①均经X线等检查确诊为骨折;②骨折部位均位于下肢;③年龄均在65岁以上;④均符合骨折手术指征;⑤ASA分级在Ⅰ~Ⅲ级;⑥均对本次研究均知晓,并与医院签订知情同意书。排除标准:①存在手术或神经阻滞禁忌症者;②对本研究所用麻醉药物过敏者;③凝血功能障碍者;④术前3个月内服用非甾体抗炎药、止痛药等药物者;⑤患有严重呼吸道疾病、精神系统疾病者;⑥临床资料缺失或研究中途转院者。
1.3 方法 对照组实施传统神经刺激仪神经阻滞麻醉,首先调至神经刺激仪电流至1mA,然后进行穿刺,穿刺成功后因神经刺激仪的影响周围肌肉开始收缩,再适当调低电流强度,使其维持在0.3~0.5mA,使肌肉保持收缩状态,当回抽无血时注射试验量0.33%罗哌卡因30mL,若无不良反应则继续注射。
观察组实施彩超联合神经刺激仪神经阻滞麻醉,首先对腰丛进针点进行确认,于患者髂骨上方沿后上棘棘突正中线做2条水平线,再找到腰4棘突,做2条垂直线,对2条平行线按照三等分进行划分,确认中、外1/3交点处,以此作为穿刺点;将超声探头置于横突垂直平面,设置频率为2~5MHz,以长轴平面外技术进行探查;将神经阻滞刺激电流调至1mA,在超声引导下与皮肤呈垂直状态进行穿刺,当接近椭圆形影像时,观察患者肱四头肌肌群收缩情况,若出现抽搐现象,则降低电流;若肌肉始终处于收缩状态,则进行回抽,若无血液或脑脊液,则将20mL 0.375%的罗哌卡因注入。再对骶丛神经穿刺点进行穿刺,对骶裂孔、髂后上棘、股骨大转子做延长线,并进行连接,确认前者与后者连线的交点,将其作为进针点,在超声引导下进针,进针后观察患者腓肠肌收缩情况,操作同上,若回抽无血,则将15mL 0.375%的罗哌卡因注入。
1.4 观察指标 ①麻醉效果:对两组患者麻醉效果进行分析,包括感觉阻滞起效时间、苏醒时间、拔管时间及麻醉药物用量。②血流动力学指标:于麻醉诱导前(T0)、麻醉诱导后(T1)、拔管时(T2)、拔管后5min(T3)、拔管后30min(T4)对患者平均动脉压(MAP)及心率(HR)进行测定。③氧化应激指标:抽取患者麻醉维持中及麻醉苏醒中的静脉血2mL,以3000r/min离心,10min后取上层清液,分别采用高效液相色谱法及酶联免疫吸附法对血清中儿茶氨酚(CA)及肾上腺素(E)水平进行测定。
1.5 统计学方法 采用SPSS25.0统计学软件对研究数据进行处理,计数资料用率描述,组间比较采用2检验,计量资料用(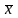 ±s)描述,组间比较采用t检验,P<0.05表明差异有统计学意义。
±s)描述,组间比较采用t检验,P<0.05表明差异有统计学意义。
2 结果
2.1 两组麻醉效果比较 与对照组相比,观察组感觉阻滞起效时间、苏醒时间、拔管时间明显更短(P<0.05),麻醉药物用量明显更少(P<0.05)。见表1。
表1 两组麻醉效果对比(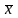 ±s)
±s)
组别 | 例数 | 感觉阻滞起效时间(min) | 苏醒时间(min) | 拔管时间(min) | 麻醉药物用量(mg) |
观察组 | 42 | 5.34±1.15 | 10.16±3.34 | 14.61±3.47 | 10.89±3.43 |
对照组 | 42 | 9.82±2.34 | 15.28±3.61 | 18.46±3.84 | 35.71±6.87 |
t | | 11.135 | 6.747 | 4.821 | 20.948 |
P | | 0.000 | 0.000 | 0.000 | 0.000 |
2.2 两组血流动力学指标比较 观察组MAP、HR在T1、T2、T3、T4时与T0时相比无明显差异(P>0.05),对照组MAP、HR在T2、T3时与T0时相比明显更高(P<0.05),观察组MAP、HR在T2、T3时与对照组相比明显更低(P<0.05)。见表2。
表2 两组血流动力学指标对比(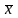 ±s)
±s)
组别 | 例数 | 时间 | MAP(mm Hg) | HR(次/min) |
观察组 | 42 | T0 | 88.28±4.26 | 78.24±7.68 |
T1 | 89.93±4.51 | 79.01±8.18 | ||
T2 | 90.52±4.68 | 80.97±9.82 | ||
T3 | 90.08±5.38 | 81.29±8.36 | ||
T4 | 89.25±4.50 | 79.34±7.96 | ||
对照组 | 42 | T0 | 88.65±4.48 | 78.15±8.19 |
T1 | 90.48±4.63 | 78.18±8.01 | ||
T2 | 99.04±4.96 | 95.08±9.90 | ||
T3 | 96.66±4.73 | 91.96±9.67 | ||
T4 | 89.31±4.51 | 79.92±7.97 |
2.3 两组氧化应激指标比较 两组麻醉维持中CA、E水平比较无明显差异(P>0.05),与麻醉维持中相比,两组麻醉苏醒中CA、E水平明显提高(P<0.05),但与对照组相比,观察组水平明显更低(P<0.05)。见表3。
表3 两组氧化应激指标对比(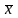 ±s,ng/L)
±s,ng/L)
组别 | 例数 | CA | E | ||
麻醉维持中 | 麻醉苏醒中 | 麻醉维持中 | 麻醉苏醒中 | ||
观察组 | 42 | 350.14±41.28 | 372.89±45.63a | 48.36±8.54 | 60.38±7.25a |
对照组 | 42 | 349.97±41.19 | 398.26±45.71a | 48.13±8.47 | 74.89±7.67a |
t | | 0.019 | 2.546 | 0.024 | 8.910 |
P | | 0.895 | 0.013 | 0.902 | 0.000 |
注:与本组麻醉维持中比较,aP<0.05
3 讨论
老年下肢骨折是骨科较为常见的一种类型,主要发病原因为直接或间接性暴力、积累性劳损等,以活动异常为主要临床症状,严重影响患者正常生活[4]。目前,临床主要采用手术对该其进行治疗,能够有效缓解症状,恢复患者运动功能,但由于老年人机体耐受力较差,手术难度较大,且患者麻醉后需要较长的拔管及苏醒时间,不利于呼吸系统及循环系统的正常运转,因此科学、合理的麻醉方式是促进患者尽早苏醒、降低氧化应激反应的关键[5]。
在传统麻醉中,神经刺激仪神经阻滞麻醉较为常用,主要通过神经刺激仪进行引导,进而对穿刺点完成盲穿,虽然能够有效发挥麻醉效果,但精准度相对较低[6]。有研究指出,传统神经刺激仪神经阻滞麻醉容易发生穿刺失败的情况,严重影响患者后续治疗[7]。彩超联合神经刺激仪神经阻滞麻醉是在超声引导下完成麻醉的一种方式,通过彩超能够准确定位穿刺点,提高穿刺成功率,并通过神经刺激仪产生的刺激波影响周围神经运动分支支配肌纤维,使其出现收缩,进而更好地麻醉;同时,麻醉师还可通过超声影像技术进行观察,准确判断药物的扩散范围,进而掌握麻醉药物量的使用,缩短患者苏醒时间[8-9]。本研究中,观察组感觉阻滞起效时间、苏醒时间、拔管时间明显短于对照组,麻醉药物用量明显少于对照组,说明在提高麻醉效果方面彩超联合神经刺激仪神经阻滞麻醉的效果更好。
此外,本研究结果显示,观察组MAP、HR在T1、T2、T3、T4时与T0时相比差异无统计学意义,对照组T2、T3时MAP、HR明显高于T0时,观察组T2、T3时MAP、HR明显低于对照组,充分体现出彩超联合神经刺激仪神经阻滞麻醉在稳定血流动力学指标上的优越性。究其原因,通过彩超及神经刺激仪的联合使用,能够对靶神经进行准确定位,使麻醉药物更加准确地进入麻醉区域,在保证局部药物浓度的同时能够降低麻醉用量,进而降低麻醉药物对机体的干扰,有利于促进血流动力学的稳定[10]。此外,本研究结果显示,两组麻醉苏醒中CA、E水平明显提高,但观察组水平明显低于对照组,提示彩超联合神经刺激仪神经阻滞麻醉在减轻氧化应激反应方面更具优势。究其原因,通过超声引导定位准确性较高,能够使麻醉药物完全、直接进入神经丛,进而对外周感觉及运动神经产生阻滞效果,发挥较强的麻醉作用,有利于阻滞手术刺激向中枢神经系统的传导,从而达到降低氧化应激反应的效果[11]。
综上所述,老年下肢骨折患者给予彩超联合神经刺激仪神经阻滞麻醉的麻醉效果较好,且对患者血流动力学不会产生较大影响,还可有效避免麻醉引起的氧化应激反应,值得推广。
参考文献
[1]孔令军.超声引导下神经阻滞联合全身麻醉对下肢骨折手术患者麻醉效果的影响[J].华夏医学,2020,33(3):115-118.
[2]李昌达.不同麻醉方式对老年下肢骨折患者麻醉效果术后并发症以及术后认知功能的影响[J].中国药物与临床,2020,20(17):2939-2941.
[3]胡战兵.高频彩超引导下周围神经阻滞在下肢手术中的应用[J].中国全科医学,2019,22(A01):154-157.
[4]朱晓星.腰丛复合坐骨神经阻滞麻醉对老年股骨颈骨折患者术中血压心率及术后胃肠道不良反应的影响[J].基层医学论坛,2021,25(16):2261-2263.
[5]陈杰,张振.联合神经阻滞麻醉与全身麻醉在老年全髋关节置换术中的效果分析[J].贵州医药,2020,44(11):1777-1778.
[6]朱建业,丁素丹.彩超定位下臂丛神经阻滞麻醉临床应用观察[J].医学新知杂志,2018,28(A01):494-494.
[7]王琛.彩超定位下臂丛神经阻滞麻醉临床应用观察研究[J].中国急救医学,2018,38(A01):188-188.
[8]任晓燕,姜艳华,郭丽丽,等.超声引导下股神经-腘窝坐骨神经阻滞麻醉应用于膝关节镜手术的临床效果[J].实用临床医药杂志,2020,24(13):84-86.
[9]庞秀丽,陈娟,徐丰赢,等.神经阻滞麻醉联合全麻在髋关节置换术患者中的麻醉效果分析[J].贵州医药,2021,45(1):89-90.
[10]李海润.神经刺激仪引导下腰丛联合坐骨神经阻滞麻醉对股骨颈骨折患者麻醉阻滞效果的影响[J].中国药物与临床,2021,21(2):294-296.
[11]高涛,邓迎丰,刘慧松,等.右美托咪定辅助超声联合神经刺激仪引导神经阻滞麻醉在老年患者膝关节镜手术中的应用[J].上海医学,2016,39(2):94-97.
作者信息:邓书娟(1969.09.19)女,汉族,湖南郴州,副主任医师,本科
所在单位:湖南省郴州市第三人民医院,毕业院校:湘南学院,科室:麻醉科
研究方向:超声在手术麻醉中的应用
通讯作者:王凯(1982.08)男,汉族,湖南攸县,主治医师,本科
所在单位:湖南省郴州市第三人民医院,毕业院校:南华大学,科室:麻醉科
研究方向:超声在手术麻醉中的应用