首都医科大学附属北京妇产医院,怀柔妇幼保健院 北京 101400
摘要:目的:分析妇产科手术麻醉采用腰硬联合麻醉后不良反应、并发症情况。方法:选取2020年10月~2021年9月妇产科手术患者83例,麻醉方法分组,A组(腰硬联合麻醉)41例,B组(气管插管联合静脉麻醉)42例,比较心率变化、血压变化、并发症情况。结果:心率变化比较:A组心率、血压变化小于B组(P<0.05);并发症比较:A组发生率[14.63%(6/41)]低于B组[42.86%(18/42)](P<0.05)。结论:妇产科手术实施腰硬联合麻醉,应用风险相对较低,心率、血压比较稳定,并发症和不良反应较少。
关键词:妇产科;手术麻醉;腰硬联合麻醉;气管插管联合静脉麻醉;安全性
前言:妇产科手术部位具有特殊性,麻醉用药后受手术部位生理结构影响存在效果差异。该类手术麻醉用药具有一定风险性。为促进安全手术,减轻患者痛苦,临床中积极探索麻醉效果和安全性更符合预期的麻醉方法。妇产科手术可选择多种麻醉方法,其中腰硬联合麻醉是硬膜外麻醉和腰麻综合性应用,麻醉效果较好,但是此种麻醉方法存在一定麻醉风险[1]。本研究从2020年10月~2021年9月收治的妇产科手术患者中选取83例采用腰硬联合麻醉方法的患者,评价其麻醉安全性。
1资料与方法
1.1一般资料
选取2020年10月~2021年9月83例妇产科手术患者,A组41例(腰硬联合麻醉),年龄(20~44)岁,平均(32.81±8.97)岁。B组42例(气管插管联合静脉麻醉),年龄(21~43)岁,平均(32.79±8.94)岁。资料可予分析(P>0.05)。
纳入标准:(1)妇产科疾病确诊,符合手术指征;(2)患者知情同意;(3)符合麻醉用药指征。
排除标准:(1)传染病;(2)药物过敏;(3)资料不全;(4)合并心脏病。
1.2方法
基础用药:术前20min给予0.3mg东茛菪碱静注给药,500mL乳酸林格钠液静注滴注。术中1-2mg咪达唑仑静注给药。B组:气管插管联合静脉麻醉。
A组采取腰硬联合麻醉方法实施手术麻醉:患者左侧卧位准备,医师定位L3-4间隙,在该处穿刺,见脑脊液深度。蛛网膜下使用麻醉剂,0.5%罗哌卡因等比溶液用药,基于具体身高、体质量控制剂量,剂量区间为1.8-2.4mL。手术过程中,通过鼻导管对患者进行供氧,控制为(2~3)L/min。
1.3观察指标
针对不同时段患者心率、血压指标:麻醉实施前,以及麻醉实施后10min、0.5h、1h、12h、24h血压(SBP、DBP)、心率(HR)。记录麻醉后不良反应。
1.4统计学方法
以SPSS 24.0分析妇产科手术患者数据,计量资料(心率、血压变化)以“均数±标准差(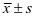 )”表示,t检验,计数资料(麻醉后不良反应)以率(%)表示,x2检验,P<0.05差异有统计学意义。
)”表示,t检验,计数资料(麻醉后不良反应)以率(%)表示,x2检验,P<0.05差异有统计学意义。
2结果
2.1心率变化
观察HR数据可知,麻醉前、麻醉后10min组间指标无显著差异(P>0.05);组内HR指标均显著降低(P<0.05)。麻醉后(1-24)h,A组指标相对较低,波动较小,B组指标显著升高(P<0.05)。见表1。
表 1 HR指标变化[次/min,(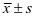 )]
)]
组别 | A组(腰硬联合麻醉) | B组(气管插管联合静脉麻醉) | P |
n | 41 | 42 | >0.05 |
麻醉前 | 75.92±8.76 | 75.93±8.73 | >0.05 |
麻醉后10min | 70.79±8.62 | 71.64±10.51 | >0.05 |
麻醉后0.5h | 76.26±8.91 | 99.35±16.28 | <0.05 |
麻醉后1h | 77.27±9.89 | 94.38±12.76 | <0.05 |
麻醉后12h | 78.49±8.23 | 91.40±9.26 | <0.05 |
麻醉后24h | 76.53±9.16 | 99.52±10.84 | <0.05 |
2.2血压变化
麻醉前至麻醉后10min,A组与B组SBP、DBP指标相近,组间无显著差异(P>0.05);组内指标均显著降低(P<0.05)。麻醉后(1-24)h比较,A组SBP指标<B组,A组DBP指标<B组(P<0.05),组内纵向比较,A组稳定性较好(P<0.05)。见表2。
表 2 SBP、DBP指标变化[mmHg,(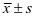 )]
)]
组别 | A组(腰硬联合麻醉) | B组(气管插管联合静脉麻醉) | ||
阶段 | SBP | DBP | SBP | DBP |
n | 41 | 41 | 42 | 42 |
麻醉前 | 115.63±11.24 | 75.37±8.76 | 115.65±11.31 | 75.29±9.15 |
麻醉后10min | 95.50±10.73 | 62.31±9.84 | 94.67±11.75 | 61.46±10.67 |
麻醉后0.5h | 114.62±13.01 | 65.93±9.29 | 145.61±12.57 | 95.27±12.51 |
麻醉后 1h | 115.52±9.87 | 66.30±11.17 | 132.29±12.64 | 87.52±11.59 |
麻醉后12h | 116.35±6.22 | 68.29±9.10 | 135.17±8.95 | 89.41±12.03 |
麻醉后24h | 117.39±14.30 | 74.62±9.47 | 146.09±14.26 | 95.89±12.26 |
2.3不良反应
A组术后疼痛1例,躁动2例,呕吐1例,咽喉痛2例,发生率14.63%(6/41);组手术部位疼痛3例,咽喉痛9例,躁动3例,呕吐3例,发生率42.86%(18/42);A组发生率(14.63%)<B组(42.86%)(P<0.05)。
3讨论
妇产科手术中采用连续硬膜外麻醉时,盆腔神经丛阻滞通常难以达到理想状态,导致患者在手术中存在肌紧张表现和手术部位疼痛,低于麻醉预期。为促进有效麻醉,通常加以镇静镇痛用药,但是镇静镇痛药物影响胎儿健康,对孕产妇不适用。腰麻具有较好麻醉效果,然而持续时间较短,限制手术时长。
腰硬联合麻醉是对上述两种麻醉方法的科学结合。该麻醉方法可迅速起效,肌松效果良好,完全达到神经阻滞预期,可根据手术需要控制麻醉持续时间。部分妇产科手术属于紧急手术,例如剖腹产等,腰硬联合麻醉符合快速起效要求。然而该麻醉存在不足之处,易导致血压下降,相关调查显示,剖宫产手术中,腰硬联合麻醉后3-5min阶段较易发生低血压,发病率约为30%[2]。
本研究中,麻醉前,组间心率、血压指标相近。麻醉后10min时可见上述指标显著降低(P<0.05)。麻醉实施0.5h后,心率变化显示,A组稳定性优于B组(P<0.05);血压变化显示,A组波动幅度小于B组(P<0.05)。围术期并发症显示,A组并发症风险相对较低(P<0.05)。
综上所述,妇产科手术选择麻醉方法时,腰硬联合麻醉安全性比较符合预期,可减少不良反应,降低并发症风险,促进麻醉安全和手术顺利进行。选择此种麻醉方法,对降低麻醉造成的血低压发生率及心率异常等不良影响有积极意义。
参考文献:
[1]田明,李春明,王思亮等.剖宫产术应用腰硬联合麻醉与硬膜外麻醉对妊娠高血压产妇应激反应及炎症因子影响[J].中国计划生育学杂志,2021,29(09):1868-1872.
[2]张博,陆文博,杨世忠.不同麻醉方案在子宫肌瘤开腹手术中的效果及对患者VEGF-C和PGE_2水平的影响[J].中国妇幼保健,2021,36(07):1510-1513.
作者简介:熊立娜,女,生于1985年3月,籍贯:北京市怀柔区,汉族,本科学历,目前职称:主治医师,研究方向:临床麻醉
侯永利,男,生于1974年3月;籍贯:北京市怀柔区,汉族,本科学历,目前职称:主治医师,研究方向: 临床麻醉
关菊芬,女,生于1973年4月,籍贯:北京市怀柔区,汉族,本科学历,目前职称:副主任医师,研究方向:临床麻醉